康安途海外医疗 对服用PD-1通路免疫治疗靶向药物的肺癌患者,监测其血液中CD8 T细胞激活程度,可以部分地预测患者的肿瘤是否会缩小。该研究结果将在《美国科学院院报》(PNAS)发表。
靶向药物PD-1及其配体PD-L1重新激活“精疲力尽”的CD8 T细胞,促进其扩张并释放其破坏癌细胞的能力。共同资深作者Rafi Ahmed博士带领的埃默里疫苗中心的研究人员,对于PD-1的抑制信号被封锁之后复活的细胞,已进行了深入研究。Ahmed博士是埃默里疫苗中心主任和乔治亚研究联盟的杰出学者。
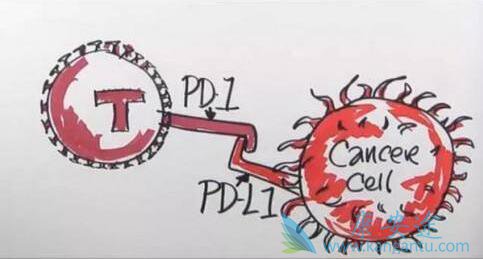
PD-1免疫
埃默里大学Winship癌症研究所的研究员Rathi Pillai医学博士和该研究所副主任Suresh Ramalingam医学博士,与Alice Kamphorst博士合作,同Ahmed博士的研究小组联手,研究了来自29位正在接受免疫治疗的晚期非小细胞肺癌患者的血液样本。
在埃默里大学Winship癌症研究所接受治疗的患者服用药物阻断PD-1通路,称为检查站抑制剂(nivolumab,pembrolizumab或atezolizumab)。血液样本采集,是在开始治疗前以及每次新的治疗周期之前,治疗周期会持续两到三周。
大多数患者(70%)开始PD-1靶向治疗后,显示出血液中的CD8 + T细胞增生数量的增加,即治疗对免疫系统产生了可观测的效果。然而,并不是所有免疫反应的患者都经历了“部分临床反应”,这意味着他们的肿瘤至少萎缩了30%。所有出现“部分临床反应”的患者至少存活1年,而7例进展性疾病中仅有1例存活1年。有3例患者的存活时间还未得到。
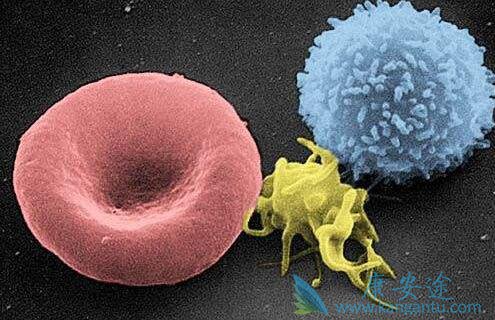
PD-1+ CD8 T
被激活的PD-1+ CD8 T细胞,早期数量增加显得很重要。在治疗启动后的4周内,临床获益的患者中有80%表现出PD-1 + CD8 T细胞反应。与之形成对照地,70%疾病进展的患者存在延迟或缺乏PD-1 + CD8 T细胞反应。
“我们推测,再生的CD8 T细胞首先在淋巴结增生,然后通过血液过渡,再迁移到发炎的组织。” Ahmed博士说,“我们相信,患者血液中的一些被激活的T细胞可能会向肿瘤转移。”
增生的CD8 T细胞显示出高水平的PD-1,以及影响他们活动的其他分子,这可能成为联合治疗的靶点。埃默里/ Winship研究团队最近《科学》杂志上发表了一篇论文,与本次研究进行数据合并,表明PD-1靶向治疗后的增生需要共刺激分子CD28。
目前的研究支持一个简单的想法:如果CD8 T细胞出现免疫应答,这是一个好兆头。
“我们能够检测到血液中增生的T细胞,并且把它和临床获益关联起来。这令人兴奋,因为这样我们就捕获了免疫系统对PD-1靶向治疗响应的实时评估。同时从患者的角度来看,这是一种易于进行的测试,” Pillai博士说。
共同资深作者Ramalingam说,在血液中寻找被激活的T细胞,对于临床常规使用,还不足以产生预测性,这种测试可以提供及时的信息。在开始服用免疫治疗药物短短几周内,监测免疫反应可能有助于肿瘤学家和患者决定,是否继续目前的治疗或者需要结合其他方法。
Ramalingam还表示:“我们已经在进行更大规模的研究来证实这些观察结果,并将其扩展到肺癌以外的其他癌症。”(康安途感谢麻省医疗国际曹静翻译)










请简单描述您的疾病情况,我们会有专业的医学博士免费为您解答问题(24小时内进行电话回访)